
En este artículo
- → La onicomicosis es una infección por hongos en las uñas del pie muy frecuente, pero que muchas personas confunden con una uña dañada o sucia.
- → Se reconoce por el cambio de color, engrosamiento y fragilidad de la uña, síntomas que avanzan si no se tratan.
- → El contagio es fácil: piscinas, vestuarios, calzado compartido y hasta el propio calzado cerrado son factores de riesgo.
- → No desaparece sola ni con remedios caseros: necesita diagnóstico confirmado y tratamiento.
- → El tratamiento puede durar varios meses, pero con el protocolo correcto la uña se recupera completamente.
- → Cuanto antes se trata, mejor pronóstico y menos recaídas.
CONTENIDO ACTUALIZADO
Hemos actualizado este artículo a fecha de ABRIL 2026 con la información más reciente y verificada sobre tratamiento de hongos en Albacete. Lo revisamos periódicamente para que siempre encuentres datos precisos y actualizados.
Empieza de forma casi imperceptible: la uña del dedo gordo se pone un poco amarillenta, o quizás algo más gruesa de lo normal. Muchas personas lo atribuyen a un golpe, al calzado o simplemente al paso del tiempo. Y lo dejan estar.
El problema es que, en la mayoría de casos, lo que hay detrás es una infección por hongos. Y los hongos, si no se tratan, se extienden.
La onicomicosis —así se llama técnicamente la infección fúngica de las uñas— es una de las patologías más frecuentes que vemos en consulta, especialmente en primavera y verano, cuando el calzado cerrado de invierno da paso a las piscinas, las chanclas y los pies al descubierto. En este artículo te explicamos cómo reconocerla, por qué aparece y qué se puede hacer para eliminarla de verdad.
¿Qué son los hongos en las uñas?
La onicomicosis es una infección producida por microorganismos fúngicos —principalmente dermatofitos, aunque también puede causarla levaduras o mohos— que colonizan la uña y el tejido que hay debajo de ella.
El hongo no vive en la superficie de la uña: se introduce por el borde libre o por pequeñas grietas y se instala entre la uña y el lecho ungueal, donde el ambiente cálido y húmedo le permite reproducirse con facilidad. Por eso los tratamientos superficiales —como los esmaltes antifúngicos de venta libre— a menudo no llegan donde hace falta y el problema persiste.
Las uñas de los pies son mucho más vulnerables que las de las manos, porque están más tiempo en ambientes húmedos (el interior del calzado) y reciben más microtraumatismos continuos.
¿Cómo se contagia?
El hongo responsable de la onicomicosis vive en superficies húmedas y se transmite por contacto directo o indirecto. Los focos de contagio más habituales son:
- Piscinas, vestuarios y duchas públicas. Andar descalzo por estos espacios es el factor de riesgo más frecuente.
- Calzado compartido. Zapatos, zapatillas de deporte o incluso chanclas de otra persona pueden ser vehículo de contagio. Te explicamos más sobre esto en nuestro artículo sobre el riesgo de compartir esmaltes y utensilios de uña.
- Autocontagio desde el pie de atleta. La tiña pedis (hongos en la piel del pie) puede extenderse fácilmente a las uñas si no se trata.
- Centros de estética sin los protocolos de esterilización adecuados. Limas, fresas y alicates no esterilizados son un vector de transmisión habitual.
- El propio calzado cerrado y húmedo. Pasar muchas horas con el pie sudado dentro de un zapato sin transpirabilidad crea el ambiente ideal para que el hongo prolifere.
 ¿Quién tiene más riesgo?
¿Quién tiene más riesgo?
Cualquiera puede desarrollar una onicomicosis, pero en consulta hay perfiles que vemos con mucha más frecuencia. Los deportistas —especialmente runners y nadadores— están especialmente expuestos: la combinación de ambientes húmedos, microtraumatismos repetidos en las uñas y calzado que no se airea suficientemente entre entrenamientos crea las condiciones perfectas para la infección.
Las personas mayores también tienen más riesgo, porque la uña envejece: se vuelve más porosa, crece más despacio y pierde parte de su capacidad de defensa natural. Esto facilita que el hongo se instale y, además, complica el tratamiento posterior, ya que la uña nueva tarda más en crecer y reemplazar al tejido afectado.
En los pacientes diabéticos la situación merece aun más atención, ya que una onicomicosis que en otra persona sería un problema estético y molesto, en alguien con diabetes puede convertirse en una puerta de entrada a infecciones más serias. Por eso el cuidado del pie diabético exige revisar las uñas con regularidad y consultar ante cualquier cambio. Algo similar ocurre con los pacientes oncológicos en tratamiento: la quimioterapia altera la uña y el sistema inmune, lo que aumenta la vulnerabilidad frente a infecciones fúngicas. Dedicamos un artículo específico a lo que le ocurre a la uña durante la quimioterapia en el que te contamos todo lo que necesitas saber sobre el tema.
Por último, las personas con deformidades como juanetes o dedos en garra también tienen más probabilidades de desarrollar onicomicosis, porque el roce continuo de la uña contra el calzado genera pequeños traumatismos que facilitan la entrada del hongo. Y en general, cualquier persona que pase muchas horas con el pie dentro de un calzado cerrado —ya sea por trabajo o por deporte— está en un grupo de mayor exposición.
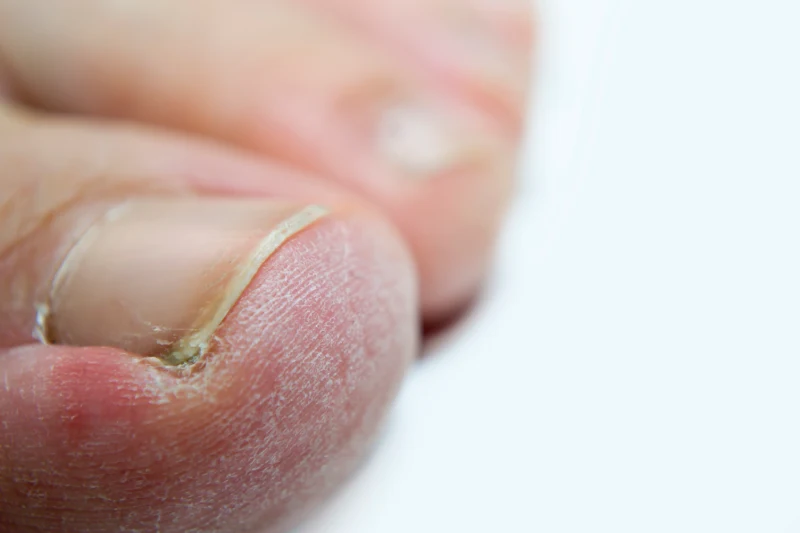
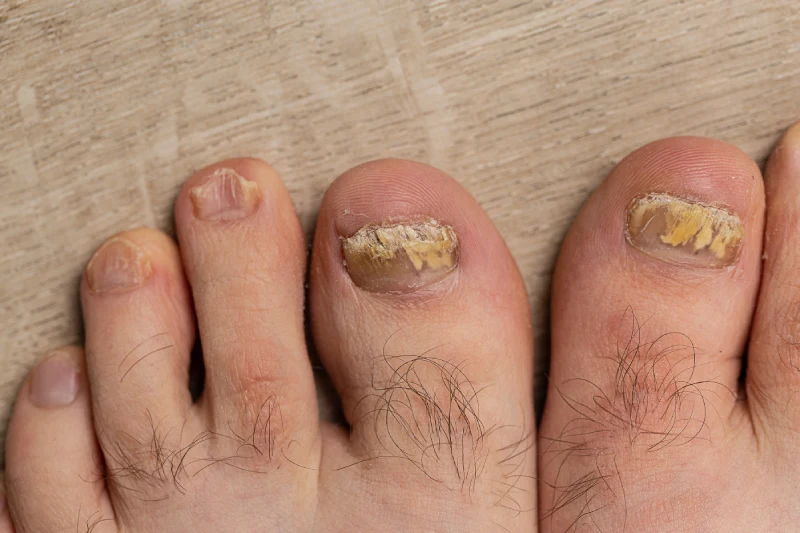
Síntomas: ¿cómo saber si tengo hongos en las uñas?
La onicomicosis tiene una progresión característica. Al principio los cambios son sutiles, pero con el tiempo se vuelven inconfundibles:
- Cambio de color. La uña adopta tonos amarillentos, marrones, blanquecinos o incluso verdosos dependiendo del tipo de hongo. Es el primer signo que aparece y el que más frecuentemente se confunde con una mancha o un golpe y el que claramente no podemos dejar pasar.
- Engrosamiento de la uña. La uña se vuelve progresivamente más gruesa y difícil de cortar con normalidad.
- Fragilidad y descamación. La uña se vuelve quebradiza, se rompe con facilidad y puede empezar a desprenderse del lecho ungueal.
- Deformidad. En fases avanzadas, la uña pierde su forma normal y puede curvarse o desestructurarse completamente.
- Mal olor. La descomposición del tejido ungueal infectado puede generar un olor desagradable característico.
- Picor o molestia en la zona, aunque no siempre está presente.
¿Cómo se diagnostica?
En este punto es donde vemos uno de los errores más frecuentes en consulta: muchos pacientes llevan meses usando tratamientos antifúngicos sin haber confirmado que lo que tienen es realmente un hongo. Hay otras patologías —psoriasis ungueal, traumatismos o infecciones bacterianas— que pueden presentar síntomas muy similares y que requieren un tratamiento completamente distinto.
El diagnóstico correcto pasa por:
- Exploración clínica por parte del podólogo, que evalúa el aspecto, distribución y evolución de la infección.
- Toma de muestra y cultivo en laboratorio. Es la única forma de confirmar que hay un hongo, identificar qué tipo es y elegir el antifúngico más eficaz. Sin esto, el tratamiento es un disparo a ciegas.
En Clinisalud realizamos este proceso completo: exploración, toma de muestra y, una vez obtenido el resultado del laboratorio, pautamos el tratamiento más adecuado para ese hongo concreto.
Tratamiento de la onicomicosis
No existe un único tratamiento válido para todos los casos. El protocolo depende del tipo de hongo identificado, del grado de afectación de la uña y del perfil del paciente. Lo que sí es común a todos los casos es que requiere constancia y tiempo.
Tratamiento tópico
Los antifúngicos en forma de laca, solución o crema se aplican directamente sobre la uña. Son útiles en infecciones leves o como complemento al tratamiento oral, pero su eficacia es limitada en casos avanzados porque les cuesta penetrar hasta el foco de la infección.
Tratamiento oral
En infecciones moderadas o severas, el podólogo puede derivar al médico para pautar antifúngicos sistémicos (por vía oral). Son más eficaces porque actúan desde dentro, pero requieren analíticas de control periódicas, especialmente en pacientes con patologías previas.
Desbridamiento profesional
Reducir el grosor de la uña afectada mediante fresado o limado profesional mejora la penetración del antifúngico tópico y alivia las molestias. Es una parte importante del seguimiento periódico en consulta.
Láser antifúngico
Es una opción cada vez más utilizada, especialmente en casos resistentes a otros tratamientos. El láser actúa directamente sobre el hongo sin efectos sistémicos. Su eficacia es buena como tratamiento complementario.
Extracción de la uña
En casos muy avanzados donde la uña está completamente destruida, puede valorarse su extracción quirúrgica. En Clinisalud contamos con experiencia en cirugía del pie para cuando sea necesario llegar a este punto.
¿Cuánto tarda en curarse?
Es la pregunta que más hacen los pacientes, y la respuesta honesta es: bastante más de lo que la mayoría espera.
La uña del pie crece muy lentamente —aproximadamente 1,5 mm al mes—, lo que significa que aunque el hongo se elimine con el tratamiento, la uña nueva tarda entre 9 y 12 meses en crecer completamente sana. Durante ese tiempo es fundamental mantener el tratamiento y los controles periódicos.
Los casos leves detectados a tiempo pueden resolverse antes. Los casos avanzados o en pacientes con factores de riesgo (diabetes, edad avanzada, sistema inmune comprometido) pueden requerir más tiempo y seguimiento.
¿Cómo prevenir los hongos en las uñas?
- Usa calzado de baño propio en piscinas, vestuarios y duchas públicas. Nunca vayas descalzo.
- Seca bien los pies después de ducharte, prestando especial atención a los espacios entre los dedos.
- Usa calcetines transpirables (algodón o fibras técnicas) y cámbialos a diario.
- Alterna el calzado para que se airee entre usos y evita el calzado muy apretado que provoque roce en las uñas.
- No compartas utensilios de uña (limas, alicates, esmaltes). Puedes leer más sobre el riesgo del contagio en centros de estética en este artículo.
- Mantén las uñas bien cortadas y limpias, cortándolas en línea recta para evitar también las uñas encarnadas.
- Si tienes el pie de atleta, trátalo cuanto antes para evitar que el hongo salte a las uñas.
¿Qué pasa si no lo trato?
La onicomicosis no desaparece sola, y esperar no hace más que complicar el problema. Lo primero que ocurre es que la infección avanza dentro de la propia uña: el tejido ungueal se deteriora progresivamente hasta que la uña puede llegar a destruirse por completo, perdiendo su forma y su función protectora.
Pero el problema raramente se queda en una sola uña. El hongo se extiende con facilidad al resto de uñas del mismo pie y, si no se toman precauciones, al pie contralateral. También puede contagiarse a otras personas del entorno familiar a través de superficies húmedas compartidas: el suelo de la ducha, las toallas, el calzado. Lo que empieza como una molestia individual se convierte sin querer en un problema familiar.
En perfiles de riesgo la situación es aún más delicada. En pacientes diabéticos o con el sistema inmune comprometido, una onicomicosis sin tratar puede convertirse en la puerta de entrada a infecciones bacterianas secundarias con consecuencias mucho más graves. Y en todos los casos, sin excepción, cuanto más tiempo lleva el hongo instalado, más profunda es la afectación y más largo y costoso será el proceso de recuperación. No hay ventaja alguna en esperar.
Ver esta publicación en Instagram
¿Crees que tienes hongos en las uñas?
En Clinisalud confirmamos el diagnóstico con cultivo de laboratorio y pautamos el tratamiento adecuado para tu caso. Pide cita y lo valoramos.

Soy Podólogo, Enfermero, Doctor en Podología y Director general de Clinisalud. Trabajo para mejorar la salud de tus pies y para que camines mejor por la vida.

 ¿Quién tiene más riesgo?
¿Quién tiene más riesgo?